Аортальний стеноз: лікування
На частку цієї патології з усіх пороків серця припадає близько 24%. Стеноз гирла аорти в кілька разів частіше виявляють у чоловіків, ніж у жінок. Як самостійне захворювання зустрічається рідко (лише 2% з усіх спостережень), в більшості – це поєднана патологія клапанного апарату серця (мітральний стеноз). Раніше виявлення даного захворювання допоможе значно продовжити нормальне життя, особливого важливо спостереження новонародженої частини населення.
Що таке аортальний стеноз
Це звуження аортального просвіту в області клапана через зрощення його стулок, яке ускладнює нормальний відтік крові з лівих відділів серця. Під час систоли (скорочення) кров з великим трудом надходить в аорту, в результаті цього міокард серця з часом гіпертрофується, а порожнина лівого шлуночка розтягується, порушуючи нормальне кровопостачання органів і тканин.
Класифікація
Стеноз аорти за походженням буває вроджений, який виникає у дитини після народження (до 6%) і набутий, який розвивається у людини в процесі життя після перенесених захворювань. Аортальний стеноз по розташуванню звуження буває: підклапанний (26-31%), надклапанний (7-11%), клапанний (близько 60%).
Ступеня вираженості стенозу гирла аорти визначають по різниці систолічного тиску між аортальним посудиною і лівим шлуночком, по площі отвору клапана. Розрізняють наступні ступені звуження:
- I ступінь (незначний) площа отвору від 1,6 до 1,2 см2 (норма 2,5—3,5 см2), а градієнт тиску 10-35 мм рт. ст.;
- ІІ ступінь (помірний) площа від 1,2 до 0,75 см2, різниця тиску 36-65 мм рт. ст.;
- III ступінь (важкий) звуження менш 0,74 см2, градієнт понад 65 мм рт. ст.;
- IV ступінь (критичний) звуження 0,5 — 0,7 см2, градієнт більше 80 мм рт. ст.

З-за порушень гемодинаміки аортальному стенозу притаманні різні клінічні картини, у зв'язку з цим виділяють наступні стадії:
- I стадія (повна компенсація). Стеноз гирла аорти виявляють випадково при аускультації при цьому ступінь звуження незначна. Пацієнтам потрібно постійне спостереження в динаміці.
- II стадія (прихована). Хворі скаржаться на підвищену втомлюваність, задишку при помірному навантаженні. Ознаки стенозу можна визначити за результатами ЕКГ і рентгена, градієнт тиску 36-65 мм рт. ст., що є показанням до хірургічного лікування захворювання.
- III стадія (відносна). Характерне посилення задишки, стенокардія (біль за грудиною), падіння в непритомність. Різниця тиску може перевищувати 65 мм рт. ст. Хірургічна операція необхідна.
- IV стадія (виражена). З'являється задишка в спокої, нічні напади серцевих болів і задишки. Оперативне лікування цієї вади вже не показане, тому що не буде належного ефекту.
- V стадія (термінальна). Швидко прогресує серцева недостатність, сильно виражена задишка і набряковий синдром. Показана медикаментозна терапія для короткочасного поліпшення стану хворого, хірургічне лікування вади протипоказано.
Причини
Вроджений порок спостерігається при звуженні гирла аорти з народження або аномалії розвитку – аортальному клапані з двома стулками. Такий вид вади аортального клапана клінічно проявляється до 25 – 32 років, а набутий виникає в старшому віці після 55 років. Виділяють фактори, які призводять до швидкого формування аортального стенозу – куріння, підвищення холестерину в кровоносному руслі, підвищення артеріального тиску.
Набутий стеноз аорти часто виникає через ревматичного ураження клапанних стулок, тому що його заслінки клапана піддаються деформації, зростаються один з одним, стають щільними і ригидными, що призводить до звуження клапанного кільця. Набутий стеноз розвивається на тлі:
- атеросклерозу аорти;
- кальцинозу (звапніння) клапана аорти;
- інфекційного ендокардиту;
- хвороби Педжета;
- колагенозів;
- системного червоного вовчака (СЧВ);
- ревматоїдного артриту;
- термінальної ниркової недостатності.
Симптоми
Захворювання може протікати десятки років без клінічних проявів. Ранні стадії (ступінь звуження просвіту менше 40%) можуть проявлятися загальною слабкістю після важкого фізичного навантаження (заняття спортом, підйом пішки на велику висоту або біг на далекі відстані). Прогресування відбувається поступово з появи задишки при помірних навантаженнях і супроводжується швидкою стомлюваністю, слабкістю, запамороченням.
Стеноз аортального клапана з зменшенням просвіту судини більше 70% починає супроводжуватися симптомами недостатності кровообігу: задишка в спокої і повна втрата працездатності. Існує велика кількість загальних симптомів звуження аорти:
- задишка (спочатку при фізичних навантаженнях, а потім у спокої);
- слабкість;
- стомлюваність;
- блідість шкірного покриву;
- запаморочення;
- при різкій зміні положення тіла раптові втрати свідомості;
- болю в грудній клітці;
- порушення серцевого ритму (шлуночкова екстрасистолія);
- відчуття перебоїв в роботі серця;
- набряковий синдром ніг (спочатку набрякають щиколотки).
Поява виражених ознак порушення кровообігу (запаморочення, втрата свідомості) істотно погіршує перебіг захворювання і подальший прогноз для життя, який може становити близько 36 місяців. Після звуження просвіту аорти більше 75% серцева недостатність дуже швидко починає прогресувати, виникають ускладнення:
- напади стенокардії з сильним болем у грудях і задухою;
- інфаркт міокарда, який супроводжується болем за грудиною, вираженою задишкою, слабкістю, пітливістю, диспепсією, запамороченням;
- серцева астма з тахікардією, ядухою, кашлем, синюшністю шкіри обличчя;
- набряк легенів протікає з задухою, ціанозом, кашлем з пінистої кров'янистої мокротою, прискореним диханням;
- фібриляція шлуночків при порушенні скорочувальної функції серця.
Діагностика аортального стенозу
Кардіолог після проведення аускультації серця може почути патологічні шуми, які дозволяють запідозрити наявність захворювання. Потім за допомогою проведення додаткових методів діагностики порок серця підтверджується або виключається. Для інструментальної діагностики застосовують:
- Електрокардіографія (ЕКГ) — метод спрямований на дослідження електричного поля, що виникають при роботі серця. При даному захворюванні можливе виявлення збільшення лівого шлуночка.
- Рентгенографія (рентгенографія) органів грудної порожнини — на прямій проекції можна розглянути розміри серця (воно набуває аортальную конфігурацію), наявність змін в легенях через виникнення набряку в стадії декомпенсації стенозу.
- Ехокг (УЗД серця) — виявляють стеноз клапанів, порушення кровотоку в серці. Даний метод дуже інформативний, безпечний і дешевий.
- Коронароангіографія (катетеризація серця) — встановлюють катетер у стегнову артерію і вводять в нього контрастні речовини (сульфат барію). З током крові він доходить до серця при цьому за допомогою рентгенівського випромінювання на екрані монітора можна відстежити, як контраст проходить по судинах, оцінити стан порожнин і серцевих клапанів.
Лікування аортального стенозу
При встановленому діагнозі необхідно припинити займатися спортом і зменшити важкі фізичні навантаження навіть при самій початковій стадії захворювання. Мінімум один раз в рік потрібна консультація кардіолога для профілактики прогресування стенозу і зменшення ризику ускладнень. Для різних стадій захворювання підбирається свій метод лікування. До основних відносяться:
- консервативне лікування аортального стенозу (з допомогою спеціальних груп препаратів, які підтримують нормальну роботу серця);
- хірургічне (спрямоване на заміну ураженого клапана).
Медикаментозне
Хвороба повністю не виліковна, тому для нормальної життєдіяльності хворого необхідна постійна медикаментозна підтримка. Дана терапія дає більшу ефективність на ранніх стадіях захворювання. Її призначають:
- при невеликому ступені звуження просвіту аорти (до 30%);
- при відсутності виражених симптомів порушення кровообігу;
- при аускультації (прослуховування) шумів в серці.
Все лікування повинен призначати лікар індивідуально для кожного пацієнта відповідно зі ступенем тяжкості захворювання та його клінічних проявів. Основні цілі медикаментозної терапії це:
- уповільнити або зупинити розвиток стенозу (для придбаної форми);
- запобігти розвиток ішемічних вогнищ в міокарді;
- скорегувати супутні патологічні стани (нормалізація артеріального тиску);
- зупинити розвиток аритмії.
Препарати не зможуть вилікувати стеноз аорти, але покращують кровообіг в серці і загальний стан пацієнта. Основні групи медикаментів:
Дофамінергічні препарати (агоністи допамінових рецепторів).
Дофамін – кардіотонічну та гіпертензивну засіб. Він діє на допамінові рецептори, викликаючи розширення коронарних і мозкових судин. Препарат стимулює адренорецептори з-за цього відбувається позитивний інотропний ефект і збільшення об'єму крові в хвилину. Підвищується систолічний артеріальний тиск, а діастолічний не змінюється. При цьому коронарний кровотік і споживання кисню міокардом збільшується.
Діуретики (сечогінні).
Трифас – група салуретиків, його дія спрямована на гальмування всмоктування іонів хлору і натрію в нирках. Препарат володіє швидким сечогінним ефектом, позбавляє від набряків при серцевій недостатності, знижуючи прояв клінічних симптомів і покращує роботу міокарда за рахунок зменшення на нього надмірного навантаження.
Верошпірон – калийсберегающий діуретик який сприяє затримці альдостероном натрію і води і пригнічує виведення калію. Він показаний для комбінованого прийому з іншими препаратами при набряковому синдромі, спричиненому хронічною серцевою недостатністю.
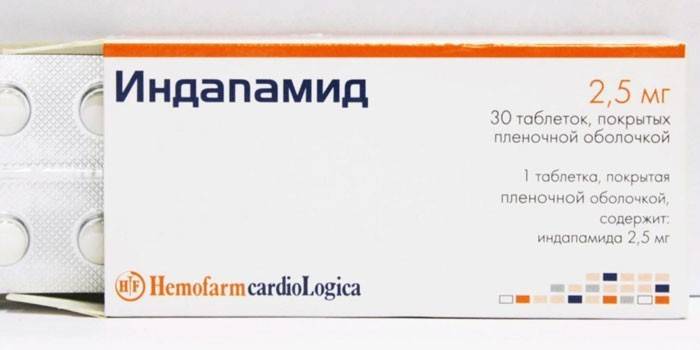
Індапамід – тиазидоподобный діуретик, який викликає зниження тонусу гладкої м'язової оболонки артерій, зменшення загального периферичного опору судин (ЗПОС), має помірну салуретичну дію через порушення зворотного всмоктування натрію, хлору і води. Препарат застосовують, як антигіпертензивний засіб.
Вазодилататори
Нітрогліцерин зменшує потребу м'язи серця в кисні за рахунок зменшення переднавантаження (периферичні вени розширюються і зменшується приплив крові до правих відділів серця) і постнавантаження (зниження ЗПСО). Препарат перерозподіляє коронарний кровотік в області ішемії міокарда, підвищує фізичну витривалість. При серцевій недостатності розвантажує міокарда за рахунок зменшення переднавантаження, знижує артеріальний тиск у легеневих судинах.
Антібіотков
Цефалексин – цефалоспорин I покоління з бактерицидною дією. Він порушує синтез клітинної стінки мікроорганізмів, стійкий до лактамаз. Препарат широкого спектру дії, показаний для усунення ускладнень після перенесеного набряку легенів на тлі тяжкої серцевої недостатності, або після проведення хірургічних операцій.
Серцеві глікозиди
Дигоксин – препарат, який збільшує концентрацію натрію всередині клітин, підвищує кількість кальцію в кардіоміоцитах, стимулюючий процеси взаємодії міозину з актином з-за цього скоротність серцевого м'яза збільшується. Він збільшує фракцію серцевого викиду і периферичний опір судин.
Строфантин збільшує силу і швидкість скорочення міокарда, в результаті збільшується ударний і хвилинний об'єм крові. При хронічною серцевою недостатністю викликає опосередкований вазодилатирующий ефект, знижує венозний тиск, підвищує діурез; зменшує набряки, задишку. Препарат підвищує тонус міокарда з-за цього зменшується його розмір і знижується потреба в кисні.
Бета-адреноблокатори
Коронал – Селективний бета1-адреноблокатор, який здатний знижувати активність реніну плазми крові, зменшує потребу міокарда в кисні, зменшує ЧСС (у стані спокою і при навантаженні). Він чинить антигіпертензивну, антиаритмічну та антиангінальну дію. Препарат зменшує ЧСС, пригнічує провідність і збудливість, знижує скорочувальну активність міокарда.
Гіпотензивні засоби
Лізиноприл – інгібітор АПФ, який зменшує післянавантаження та переднавантаження за рахунок зниження тиску в легеневих капілярах, а також знижує опір в малому колі кровообігу і підвищує хвилинний об'єм серця та фізичну витривалість. Він показаний при хронічній серцевій недостатності у комбінації з іншими препаратами.
Метаболічні
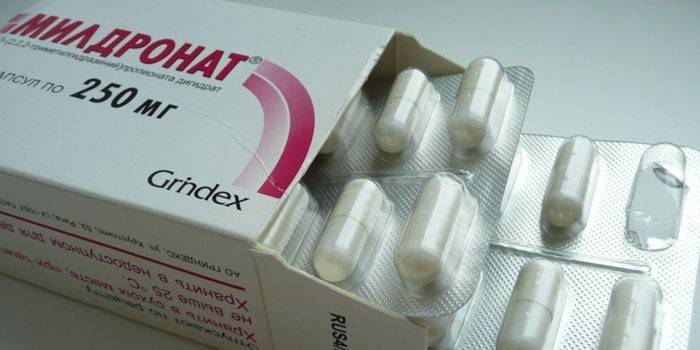
Мілдронат – аналог схожий за структурою з гамма-бутиробетаином (речовина, що знаходяться в кожній клітині людського організму). При гострій ішемії міокарда уповільнює утворення некрозу, вкорочує відновлення. При захворюваннях серця підвищує скоротливість міокарда, збільшує фізичну витривалість, зменшує кількість нападів стенокардії.
Предуктал збільшує резерв коронарних судин, тим самим сповільнюється розвиток ішемічного вогнища в міокарді, починаючи з 14-го дня терапії, зменшує скачки артеріального тиску, викликані фізичним навантаженням, без змін ЧСС, покращує скорочення лівого шлуночка у пацієнтів з ішемічною дисфункцією.
Хірургічне лікування
Спосіб і час даного способу повинно визначатися після повного обстеження хворого і після консультації кардіохірурга. Оперативні методи лікування показано на стадіях захворювання, що супроводжуються:
- задишкою після помірного навантаження, слабкістю, втомлюваністю, запамороченням;
- задишки після фізичного навантаження (ходьба по рівній поверхні), що підсилюється при помірній (підйом по сходах);
- нападами гострого болю в грудях;
- непритомністю після різкої зміни положення тіла.
До основних хірургічних способів лікування відносяться:
- Вальвулопластика або балонна дилатація (розширення). Малоінвазивна операція, яку роблять під місцевим або загальним наркозом, обов'язково проведення ЕКГ та рентгенографії. У стегнову артерію поміщають спеціальний катетер з балоном і ведуть його до стенозированой аорті, потім балон надувають і звуження аорти розширюється. Даний метод спрямований на усунення стенозу, нормалізацію тиску в лівому шлуночку.
- Пластика аортального клапана. Порожнинна операція проводиться під загальним наркозом. Під час операції серце знаходиться на апараті штучного кровообігу. Січуть фіброзний валик на стенозі з допомогою поздовжнього розтину судинної стінки, потім накладають латки.
- Протезування аортального клапана. Операція полягає у видаленні ураженої клапана і заміною його на штучний протез.
- Протезування Росса. Молодим пацієнтам у віці до 25 років протезують клапан легеневої артерії, пришиваючи його за місце аортального. Встановлюють штучний легеневий клапан. Так імплантат прослужить довше і ризик післяопераційних ускладнень нижче.
Прогноз і профілактика аортального стенозу
Дане захворювання може тривалий час протікати безсимптомно, при появі симптомів відразу збільшує ризик летальності та ускладнень. Виникнення стенокардії, непритомності, серцевої недостатності позначається на середній тривалості життя (вона не перевищує 5 років). При хірургічному лікуванні виживаність на 5 років становить 87%, на 10 років – 65%.
Основна профілактика стенозу повинна бути спрямована на попередження різних захворювань (ревматизм, атеросклероз, ендокардит), відмова від шкідливих звичок (куріння, алкоголь), усунення супутніх факторів (уникати стресів, здоровий відпочинок і повноцінний сон, правильне харчування). Пацієнти, що мають субаортальний стеноз, повинні регулярно спостерігатися у кардіолога і проходити диспансеризацію.
Відео
 Аортальний стеноз - "Просто про складне"
Аортальний стеноз - "Просто про складне"
